Как сохранить эко-беременность?
Беременность, которая наступила в результате усилий по ЭКО, как и зачатие, наступившее обычным способом — не конец, а только начало новой дороги. С одной стороны, это однозначно желанное, осознанное и долгожданное событие в жизни будущей мамы.
Женщина, идущая на экстракорпоральное оплодотворение, морально и материально готова к материнству. С другой стороны, необходимо психологически быть готовой к тому, что беременность после ЭКО отличается от обычной, ее течение может иметь осложненный характер. Выносить ребенка и сохранить беременность после ЭКО удается, к сожалению, не всегда. Статистика определяет положительные результаты по зачатию в программе ЭКО до 85%. Однако, довольно большой процент беременностей не приживается в полости матки после подсадки и заканчивается выкидышем. Так что вероятность доношенной беременности на одну попытку ЭКО составляет в среднем не более 25-30%. Гибель / прерывание беременности, в основном, приходится на первый триместр, до 12 недели.
Вообще к причинам прерывания относят материнский фактор и эмбриональные особенности. Во втором случае наиболее распространены генетические нарушения в развитии эмбриона, которые могут происходить на любом сроке, но чаще на сроках до 6 недель. Среди причин материнского фактора выделяют нарушения гормонального фона, особенно — при отсутствии яичников, а также общее здоровье и возраст беременной, особенности врачебного ведения беременности. К помощи ЭКО обращаются в основном женщины, которые чаще подвержены каким-либо нарушениям репродуктивного и соматического здоровья, чем в среднем в популяции. В случае, если причиной выкидыша является иммунный конфликт, то прерывание беременности обычно происходит на ранних сроках.
Беременность после ЭКО всегда проходит на фоне предшествовавшей стимуляции суперовуляции, что не может не приводить к гормональным изменениям в женском организме, влияющим и на течение и на общий исход беременности. Гормональная поддержка требует регулярного определения содержания в плазме крови гормонов, отвечающих за сохранность беременности — это эстрадиол и прогестерон. По уровню эстрадиола также определяется наличие или отсутствие синдрома гиперстимулированных яичников. В течение первых недель после имплантации эмбриона (а часто и дольше) необходимо поддерживать уровень прогестерона. Беременность после ЭКО также нуждается в поддержке препаратами, необходимыми для нормального состояния женщины, если у нее есть какие-либо заболевания. И конечно же беременность после ЭКО, как и любая другая беременность, должна сопровождаться приемом витаминов (b-каротин, С, Е), фолиевой кислоты (в сутки до 400 мкг). Если у женщины раньше рождался ребенок с со спинномозговой грыжей или у женщины есть эпилепсия, то за месяц до наступления беременности и в первые три месяца беременности ей необходимо принимать 4 мг фолиевой кислоты.
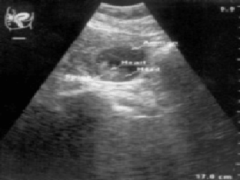
Беременность после ЭКО курируют путем определения ее состояния при помощи УЗИ, первое обследование проводят спустя три недели после имплантации. Уже на этом обследовании можно видеть контуры плодного яйца, оценивать состояние эндометрия и яичников (для определения дозировок препаратов). УЗИ также помогает оценивать месторасположение эмбриона (низко расположенный плод может приводить к угрозе выкидыша), признаки отслойки плодного яйца, опасность наличия в маточной полости свободной жидкости (крови). Результаты исследования позволяют выявлять угрозу прерывания на ранних сроках для своевременного применения мер профилактики. Также беременность после ЭКО требует от женщины максимально внимательного контроля своего состояния и информирования врача в случае болезненного чувства или распирания в низу живота, появления кровянистых выделений и любых других неприятных ощущений.
Беременность после ЭКО сопряжена с тем, что при лечении в материнскую матку переносится сразу несколько эмбрионов. А значит количество многоплодных беременностей после ЭКО прогнозируемо выше, чем среди беременностей, наступивших естественным путем. Многоплодная беременность часто имеет более сложное протекание и риски для мамы и малышей. Статистически, при наличии более двух плодов, что при ЭКО случается часто, частота выкидышей доходит до половины случаев, и в основном происходит на раннем сроке. По этой причине для увеличения шансов вынашивания могут прибегать к редукции плодов, то есть их удаления из матки без затрагивания других (или оставшегося). По данным современных исследований до трети беременностей многоплодных, которые наступили в результате проведённого ЭКО, подвергаются самопроизвольный редукции (т.е. самопроизвольной, без участия врачей, остановки в развитии и гибели одного из эмбрионов) на сроке 8-9 недель. Отсюда следует, что организм самостоятельно приостанавливает дальнейшее развитие плодов, давая возможность оставшимся развиваться.
В случае неблагоприятных условий развития беременности возникает и повышенный риск для плода, поэтому беременность после ЭКО нуждается в тщательном медицинском наблюдении. Своевременно принятые меры понижают риск осложнений. Дети, родившиеся при ЭКО, статистически более часто бывают недоношенными. Причинами могут служить многоплодная беременность, общее состояние материнской репродуктивной системы. В случае недоношенности и, как следствие, незрелости органов и систем (сердечно-сосудистая, дыхательная, пищеварительная, центральная нервная система) малыши тяжелее переносят внешние воздействия. А это значит, что ребенку, родившемуся раньше срока, может потребоваться интенсивная терапия и реанимация, реабилитация в специализированном отделении выхаживания новорожденных, а после выписки из роддома — особое внимание со стороны педиатра. Как оценивать многоплодную беременность после ЭКО, считать это положительным или отрицательным моментом — решение только за родителями.